Manifestaciones cardiovasculares frecuentes en el deportista. Un reto a la decision medica .1
Manifestaciones cardiovasculares frecuentes en el deportista: un reto a la decisión médica
Dr. José V. Subiela D. - Médico cardiólogo. Dirección Médica – Instituto Nacional de Deportes Caracas - Venezuela
RESUMEN
Los atletas de alto rendimiento, y en particular los que practican deportes de resistencia (ciclismo, maratón, canotaje, triatlón) presentan unas respuestas cardiovasculares particularmente llamativas, tales como bradicardia severa, bloqueos auriculoventriculares de distinto grado, e hipertrofia ventricular acentuada, inducidas por las intensas cargas de entrenamiento a las que se ven sometidos, con un gran requerimiento hemodinámico (gasto cardíaco ≥ 30 litros y una presión arterial sistólica ≥ 200 mmHg), que inducen el desarrollo de un tono vagal muy acentuado y una hipertrofia ventricular izquierda global, que a veces rebasa los límites de lo que usualmente se considera normal, pero en ausencia de enfermedad estructural y manteniendo la geometría ventricular proporcionada, así como los cambios correspondientes en la distensibilidad ventricular y fuerza contráctil del miocardio, lo cual resulta ventajoso para el atleta.
Ante esta situación, es necesario realizar las consideraciones oportunas y analizarlas detenidamente, porque en ocasiones se le plantean serios dilemas al personal especializado, que pueden conducir a tomar decisiones que trunquen una carrera deportiva brillante, afectando seriamente al atleta y su entorno, tanto física como psicológicamente.
Palabras clave: bradicardia sinusal, bloqueo auriculoventricular, bloqueo de rama, hipertrofia ventricular.
INTRODUCCIÓN
La muerte súbita (MS) de un atleta de alto rendimiento, aunque poco frecuente, (1) es siempre un acontecimiento de gran impacto, que produce consternación tanto en el ciudadano común, como en el gremio médico y en la comunidad de atletas. Tanto más, cuanto se asume que un deportista de dicho nivel, es una persona eminentemente sana, de buenos hábitos de vida y con un control médico especial y periódico. En consecuencia, se piensa que debe gozar de un estado de salud, mejor al promedio de las personas sanas, por los altos requerimientos que tiene el deporte competitivo. En principio se puede considerar así, pero en los aspectos que tienen que ver con la salud y la vida, no hay reglas fijas, y es justamente en las excepciones donde se tiene que poner el mayor cuidado. Este hecho ha despertado el interés y la preocupación de algunas sociedades médicas y científicas vinculadas al ejercicio físico y el deporte, y han fijado posición al respecto, en cuanto a las medidas a tomar para evitar tales sucesos (2-4). Entre las causas de muerte súbita (MS), las de origen cardiovascular (CV) son las que ocupan el primer lugar con más del 70% de los casos (2).
Por otra parte, el ejercicio físico intenso de larga duración (ciclismo de ruta, carreras de fondo, canotaje, natación en aguas abiertas y otros), practicado de forma ininterrumpida durante varios años, impone unas exigencias extremas en todo el cuerpo, pero de manera particular, en el sistema cardiovascular y su órgano central: el corazón. Esto desencadena una serie de respuestas inmediatas y a largo plazo, que son la expresión de la gran capacidad de adaptación del organismo a este tipo de esfuerzos (5). En oportunidades, estas adaptaciones cursan con cambios estructurales y funcionales que rozan la sutil frontera entre lo normal y lo patológico. Justamente, es en estos casos donde se debe actuar de manera prudente, al momento de realizar diagnósticos y tomar decisiones. Frente a estos cambios se pueden adoptar dos tipos de conducta: una, tolerante y permisiva, en la que se asume que todo cambio cardiovascular llamativo en un deportista es considerado “normal en los atletas”; y otra, en la que, ante estas modificaciones, se piensa que el deportista ha desarrollado un cuadro patológico que puede comprometer su vida, y rápidamente se le suspende de la actividad deportiva competitiva, afectando al atleta y a su entorno, física y psicológicamente. Posiblemente ninguna de las dos posiciones es la más adecuada. Lo razonable es tomar una conducta expectante, pero sin sobresaltos, y a la brevedad posible someter al atleta a las exploraciones que sean necesarias para llegar al diagnóstico correcto y decidir la conducta a observar lo antes posible.
Los planteamientos realizados en párrafos precedentes, necesariamente conducen a la necesidad de implementar una valoración cardiovascular exhaustiva, en el atleta de alto rendimiento, que le permitan someterse a los exigentes entrenamientos que debe realizar, con el margen de seguridad que debe proporcionar el examen médico precompetitivo.
En este artículo se presentan algunas de las manifestaciones cardiovasculares más frecuentes en los atletas, cómo interpretarlas y cómo enfrentarlas. En otro artículo se desarrollan otras manifestaciones menos frecuentes, pero igualmente importantes en el control médico del entrenamiento.
MODIFICACIONES EN LA FRECUENCIA Y EL RITMO CARDÍACO
Bradicardia sinusal (BS).
Se entiende por bradicardia sinusal una frecuencia cardíaca (FC) en reposo de 55 latidos por minuto (lpm) o menos, durante la vigilia, y de 50 latidos por minuto (lpm) o menos durante el sueño, de acuerdo a los nuevos conceptos en cardiología (6). Su diagnóstico debe realizarse mediante registro electrocardiográfico (ECG) o Holter, para dejar documentación del evento. En la BS, el ritmo es regular y las ondas y los complejos son esencialmente de características normales, el intervalo P-R pueden estar discretamente alargado por el efecto del aumento del tono vagal (Figura 1), pero que raras veces excede los 220 milisegundos.
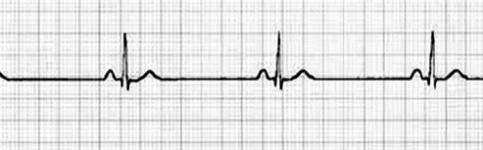
Figura 1.- Bradicardia sinusal con una frecuencia cardiaca (FC) de 39 latidos por minuto (lpm), con intervalo P-R normal.
Los límites de normalidad de la BS del atleta es muy variable, de acuerdo a los valores de frecuencia cardiaca (FC) registrada se clasifica en:
Leve: 54-46 latidos por minuto (lpm)
Moderada: 45-36 latidos por minuto (lpm)
Severa: 35 o menos latidos por minuto (lpm)
Hay atletas que registran frecuencias cardiacas (FC) durante el sueño inferiores a 30 latidos por minuto (lpm) y pausas sinusales mayores de 3000 ms. En opinión de algunos autores (8), si el atleta no presenta síntomas, no se evidencian anomalías estructurales y existe una adecuada respuesta cronotrópica al ejercicio, no deben ser apartados de sus actividades deportivas habituales. En estos casos existe un marcado predominio del tono parasimpático sobre el simpático, además de un componente intrínseco del propio sujeto. Esto se debe a una modulación autonómica del componente vagal por sensibilización de los β-receptores (9). También se postula que la mayor fuerza contráctil del miocardio estimula el bulbo carotídeo y los presorreceptores del ventrículo izquierdo, con el aumento del reflejo aferente vagal, con liberación de neuropéptido y acetilcolina, lo que causa inhibición de la liberación de adrenalina, y de la adenilciclasa (7), que finalmente son la causa del aumento del predominio vagal y la disminución de la frecuencia cardiaca (FC).
Arritmia sinusal (A).
Asociada a la bradicardia sinusal, también se aprecia en un importante porcentaje de casos, la arritmia sinusal (Fig 2), que consiste en una irregularidad cíclica en el ritmo cardíaco, que no es más que la exacerbación que se observa en la FC con los movimientos respiratorios, aumentando ésta con la inspiración y disminuyendo con espiración, debido a los cambios en la presión intratorácica. En los atletas se observan variaciones del R-R hasta en más de 120 ms o en más del 10% de la duración del ciclo cardíaco (7).
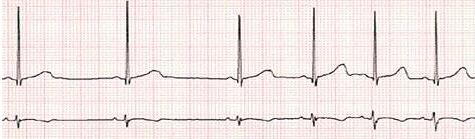
Figura 2.- Arritmia sinusal respiratoria en un atleta adolescente de 14 años. La frecuencia cardiaca (FC) aumenta en la inspiración y disminuye en la espiración.
MODIFICACIONES EN LA CONDUCCIÓN AURICULOVENTRICULAR (A-V) E INTRAVENTRICULAR
Bloqueo auriculoventricular de primer grado (BAV 1º)
El Bloqueo auriculoventricular de primer grado (BAV 1º) es bastante frecuente entre los maratonistas y ciclistas de ruta (Figura 3), observándose hasta en el 30% de los casos (7).