Factores de riesgo aterogenicos de cardiopatia isquemica en mujeres de 35 a 60 años.2
Tabla 6
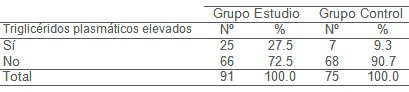
Tabla 7
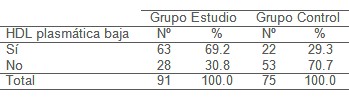
Tabla 8
Discusión
El éxito de cualquier medida preventiva depende en gran parte del conocimiento de los factores de riesgo y del impacto que su modificación pueda tener sobre la progresión de la enfermedad. En el caso de la enfermedad cardiovascular, conocemos un buen número de factores de riesgo, y afortunadamente, muchos son modificables. A través de los diversos estudios, se observa cómo tanto el desarrollo y evolución de las lesiones ateroscleróticas, como la expresión clínica y complicación de las mismas, tiene lugar más tardíamente en la mujer, lo que encontramos en el estudio, donde las mujeres menopáusicas son casi el doble de cardiópatas que las mujeres no menopáusicas, ya que durante las primeras décadas de la vida, el proceso tiene lugar con mayor intensidad en individuos del sexo masculino sin embargo, al acercarse a la menopausia y una vez llegada la misma, la mujer climatérica experimenta una aceleración vertiginosa en cuanto a la formación de nuevas lesiones y al empeoramiento de las ya existentes, lo que se traduce por un aumento del riesgo de padecer cardiopatía isquémica(1-3)..Esta aceleración del proceso aterogénico interesa principalmente a las lesiones potencialmente obstructivas o placas elevadas, dentro de las cuales, las placas graves tienen un papel patogénico importante.
Es significativo encontrar en el estudio, la estrecha relación que guarda la edad con la cardiopatía isquémica, donde la mujeres con edades mayores de 41 años, tienen más riesgo de cardiopatía isquémica que las que tienen menos de 40 años; si tomamos en cuenta lo reflejado en la literatura, vemos que la mujer a esta edad tiene más frecuencia (4) de presentar menopausia con pérdida de la protección estrogénica y la aparición de factores de riesgo aterogénicos (1,2). Entre los diferentes factores que influyen sobre el curso de la aterosclerosis, el sexo y la edad, deben ser considerados de manera independiente, tal y como lo indican numerosos estudios, los cuales han puesto en evidencia la relación existente entre la disminución de las concentraciones plasmáticas de las hormonas sexuales femeninas y el comienzo, desarrollo y complicación de las lesiones propias de la enfermedad aterosclerótica (6-8). El control de la dislipoproteinemia es una de las principales estrategias para el control de las enfermedades cardiovasculares. Hemos encontrado en el estudio que el APP de dislipoproteinemia constituye un factor de riesgo en la cardiopatía isquémica al tener un mayor porciento de mujeres cardiópatas con este antecedente. Estas estrategias pretenden evitar la implantación de hábitos y estilos de vida que favorecen la enfermedad (prevención primordial), evitar la aparición de nuevos casos de enfermedad entre personas libres de la misma (prevención primaria), y entre los que ya han sufrido un episodio cardiovascular previo (prevención secundaria).
En Cuba las enfermedades cardiovasculares constituyen igualmente la primera causa de muerte, por lo que la prevención primaria y secundaria se encuentra dentro de las estrategias que ha adoptado el país para la disminución de la mortalidad por esta causa. El colesterol total también es otro factor de riesgo de cardiopatía isquémica, varios estudios como el Multiple Risk Factor Intervention Trial (MRFIT) y el de Framingham, en los que se analizaron individuos sin antecedentes de enfermedad cardiovascular, confirmaron la estrecha relación entre las cifras elevadas de colesterol y el riesgo de muerte prematura por enfermedad cardiovascular. A pesar de ello en nuestra muestra no encontramos significación estadística.
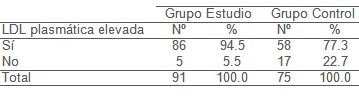
Los triglicéridos son la segunda grasa en importancia presente en la sangre; pueden ser grandes generadores de trastornos cardíacos, ya que son moléculas grasas empaquetadas junto con el colesterol en las esferas de transporte de las lipoproteínas; sus altos niveles pueden desplazar a la lipoproteína de alta densidad (HDL), así como pueden convertirse en transportador de lipoproteína de densidad intermedia (IDL) y lipoproteína de baja densidad (LDL), responsables también de la producción de coágulos que bloqueen arterias con la consiguiente aparición de cardiopatía isquémica. Se encontró en el estudio que el total de mujeres con triglicéridos alterados fue de un 19.3%, con un 27,3% de cardiópatas contra un 9,3% no cardiópatas, lo que también fue encontrado en otros estudios relacionados con la cardiopatía isquémica. La disminución de las lipoproteínas de alta densidad (HDL) constituye un factor de riesgo independiente en la cardiopatía isquémica, incrementando el riesgo de aumento de la mortalidad por dicha enfermedad, lo que confirmamos en el estudio realizado, en el cual encontramos 69.2% de mujeres con lipoproteínas de alta densidad (HDL) bajas, las cuales son cardiópatas, estando reportado en otros estudios. Estudios epidemiológicos recientes han demostrado que los niveles elevados de LDL-colesterol continua siendo el factor de riesgo mejor establecido para el desarrollo de la enfermedad cardiovascular. En nuestro estudio el 86.7% del total de mujeres que participan, tienen LDL alterada siendo reportado en otros estudios hasta un 60,3% (9). El total de mujeres con cardiopatía isquémica y LDL alterado fue de 86 para un 94.5%, lo que reafirma que la LDL es un factor de riesgo independiente importante en la cardiopatía isquémica en las mujeres. Al analizar el Odds ratio de las variables que constituyen factor de riesgo de cardiopatía isquémica en este estudio, encontramos que presentan mayores probabilidades, la edad mayor de 41 años, los antecedentes patológicos de dislipoproteinemia, la HDL baja, la LDL alterada. Se calculó el riesgo atribuible poblacional a las variables que constituyen factores de riesgo modificables, al controlar los triglicéridos se disminuye el riesgo de cardiopatía isquémica en un 20 %; el aumento de la HDL en un 56 % y el control de la LDL en un 76 %. Esto manifiesta la importancia de mantener una prevención primaria en las mujeres, porque aunque se encuentren protegidas hormonalmente por los estrógenos, a medida que avancen en la edad y lleguen a la etapa menopáusica, los factores de riesgo, aterogénicos van a incidir en la aparición de la cardiopatía isquémica.
Conclusiones
La menopausia y la edad constituyen factores de riesgo no modificables de cardiopatía isquémica donde las mujeres con edad mayor de 41 años tienen más riesgo de cardiopatía isquémica que las que tienen menos de 40 años. El antecedente de dislipoproteinemia es factor de riesgo de cardiopatía isquémica y el porciento de mujeres con triglicéridos elevados es tres veces mayor en las cardiópatas que en las no cardiópatas así como la disminución de las lipoproteínas de alta densidad (HDL) que constituye factor de riesgo independiente en la cardiopatía isquémica y las LDL elevadas.
Bibliografía
1. Joswig M, Hach-Wunderle V, Von Holst T, Nawroth PP. Postmenopausal hormone replacement therapy and the vascular wall: epidemiology and clinical studies. Vasa. 2000; 29(4): 243-51.
2. Mosca L. Hormone replacement therapy in the prevention and treatment of atherosclerosis. Curr Atheroscler Rep. 2000; 2(4): 297-302.
3. .Barton M. Postmenopausal estrogen replacement therapy and atherosclerosis: Can current compounds provide cardiovascular protection? Expert Opin Investig Drugs. 2001; 10(5): 789-809.
4. D'Agostino RB, Russell MW, Huse DM, et al: Primary and subsequent coronary risk appraisal: New results from the Framingham study. Am Heart J. 2000; 139: 272–281.
5. Fernández-Britto JE. La lesión aterosclerótica: estado del arte a las puertas del Siglo XXI. Rev Cubana Invest Biomed. 1998; 17(2): 112-27.
6. 36.Lamon-Fava S. Complete and selective estrogenic effects on lipids and cardiovascular disease. Curr Atheroscler Rep. 2000; 2(1): 72-75.
7. Haynes MP, Russell KS, Bender JR. Molecular mechanisms of estrogen actions on the vasculature. J Nucl Cardiol. 2000; 7(5): 500-508.
8. Okubo T, Urabe M, Tsuchiya H, Iwasa K, Yokota K, Kikuchi N, Yamamoto T, Honjo H. Effect of estrogen and progesterone on gene expression of growth regulatory molecules and protooncogene in vascular smooth muscle cells. Endocrinol J. 2000; 47(3): 205-214.
9. Petit, Het C, Moreau M, Chapman MJ. Tissue factor pathway inhibidor is expressed by human monocyte derived macrophages: relationship to tissue factor induction by cholesterol and oxidized LDL. Arterioscler Thromb Vasc Biol. 1999; 19: 309-15.