Se realizó un estudio observacional descriptivo de corte transversal con el objetivo de conocer la percepción del estado de salud de los nonagenarios de una zona de trabajo rural de les Terres de l’Ebre (Tarragona). El estudio se desarrolló en el período comprendido entre Febrero a Diciembre del año 2008. Se incluyeron todos los mayores de 89 adscritos en nuestra área básica de salud (ABS) y se excluyeron aquellos pacientes institucionalizados, no residentes en el municipio y agónicos.
Se les aplicó diferentes herramientas de valoración geriátrica así como los Índices de Katz, el Índice de Lawton y Brody, la Escala de Depresión geriátrica de Yesavage, la Escala Visual Analógica (EVA) y el Cuestionario de Salud EuroQol-5D (EQ-5), también se ayudó de la consulta de las historias clínicas y de entrevistas al cuidador principal para la recogida de las variables.
¿Cómo perciben los mayores de 89 años, de nuestra área de trabajo, su estado de salud?
M. C. Martorell Hallado. Enfermera Servei Atenció Primària Terres de l’Ebre
RESUMEN
Se realizó un estudio observacional descriptivo de corte transversal con el objetivo de conocer la percepción del estado de salud de los nonagenarios de una zona de trabajo rural de les Terres de l’Ebre (Tarragona). El estudio se desarrolló en el período comprendido entre Febrero a Diciembre del año 2008. Se incluyeron todos los mayores de 89 adscritos en nuestra área básica de salud (ABS) y se excluyeron aquellos pacientes institucionalizados, no residentes en el municipio y agónicos.
Se les aplicó diferentes herramientas de valoración geriátrica así como los Índices de Katz, el Índice de Lawton y Brody, la Escala de Depresión geriátrica de Yesavage, la Escala Visual Analógica (EVA) y el Cuestionario de Salud EuroQol-5D (EQ-5), también se ayudó de la consulta de las historias clínicas y de entrevistas al cuidador principal para la recogida de las variables.
Los resultados obtenidos hacen referencia a la capacidad de movilización, para realizar sus cuidados personales i actividades de la vida cotidiana, al estado de dolor y malestar, ansiedad y depresión y también a su estado de salud en el momento de la entrevista comparándolo en los últimos 12 meses.
Dentro de las conclusiones arrojadas está que predominaron las mujeres del total de la población estudiada, y la mayoría de la población en estudio eran viudos. Pero sin diferencia significativa entre hombres y mujeres ni entre viudos/as, casados/as y solteros/as. La mayoría de ellos según la percepción sobre su salud consideran que tienen algún problema de movilidad para realizar sus cuidados personales y actividades cotidianas, perciben dolor y malestar moderados. Más de la mitad consideran que su estado de salud se mantiene durante el último año.
Palabras clave: Percepción, estado salud, nonagenarios
INTRODUCCIÓN
El número de personas que en el mundo rebasa la edad de 60 años, aumentó en el siglo XX de 400 millones en la década del 50, a 700 millones en la década del 90; estimándose que para el año 2025 existirán alrededor de 1.200 millones de ancianos. También se ha incrementado el grupo de los “muy viejos”, o sea de los mayores de 80 años de edad, que en los próximos 30 años constituirán el 30% de los adultos mayores en los países desarrollados y el 12% en los países en vías de desarrollo.
A principios del siglo XXI, los nonagenarios representaban un grupo de población que por sus condiciones genéticas y de vida, lograron sobrevivir, pese a una alta mortalidad infantil y a grandes epidemias de enfermedades infecciosas. Estos sobrevivientes –seleccionados por sus características genéticas y condiciones de vida- representan casos extraordinarios de envejecimiento activo hasta edades muy avanzadas. Sin embargo, las personas que serán nonagenarias entre 2025 y 2050 no habrán sido seleccionadas en función de sus dotes genéticas y condiciones de vida, sino más bien beneficiadas por los logros de la salud pública. Los nonagenarios del futuro sobrevivirán porque tuvieron acceso a vacunas, antibióticos, agua potable y una red de servicios comunitarios. Los centenarios del 2025 ya se conocen: son las personas que en 2000 cumplieron 75 años.
El proceso normal de envejecimiento produce cambios en la homeostasis y en la reserva, aumentando la vulnerabilidad a presentar enfermedades crónicas y degenerativas. Lo que sumado a predisposición genética, estilos de vida inadecuados y condiciones socio-económicas precarias y ambientales nocivas, hace que el estado de salud funcional de la persona mayor aumente el riesgo de transitar desde la independencia a la dependencia.
Los mayores de 80 años pueden presentar hasta tres enfermedades crónicas. De este modo dificulta establecer diferencia entre el grupo de sanos o enfermos, dado que en su gran mayoría presentarán alguna enfermedad crónica o degenerativa. En la vejez, los síntomas de las enfermedades se modifican, la regulación de la temperatura y el balance hidroelectrolítico cambian, aumenta el umbral al dolor, se modifican los mecanismos compensatorios como taquicardia y polipnea…
Una de las primeras manifestaciones de enfermedades en el adulto mayor y aún más en los nonagenarios se produce a través de alteraciones de la funcionalidad. Esta se constituye en el signo de alerta más importante. De aquí la gran importancia de la medición permanente su funcionalidad.
En la práctica clínica, la debilidad de las personas mayores es frecuentemente descrita por cambios como son discapacidad, presencia de comorbilidades y fragilidad, lo cual le hace más vulnerable y se ve la necesidad de que sea asistido. Generalmente estas tres condiciones se encuentran asociadas.
La discapacidad se denomina como una pérdida paulatina de las habilidades mentales, lo cual, es una limitante para el desempeño de las actividades cotidianas. Mientras que la fragilidad, se caracteriza por múltiples patologías como son bajo peso, fatiga, dolor muscular, poca energía, disminución de respuesta motora, además de una lenta reacción cognitiva. Esto en conjunto, crea un vínculo vicioso, en donde en ocasiones es necesaria la intervención médica e incluso la hospitalización.
La Organización Mundial de la Salud (OMS), define salud como el “bienestar físico, mental y social, de los individuos”, resaltando que no solo es la ausencia de enfermedad. En los adultos mayores la salud es definida como la capacidad para atenderse a sí mismo y desenvolverse en el seno de la familia y la sociedad, la cual permite desempeñar sus actividades de la vida diaria por sí solo.
La agenda de la salud pública y los compromisos sociales con las personas mayores y con nosotros mismos deben comprender acciones orientadas a evitar la discapacidad prematura en la vejez y a prevenir y a tratar adecuadamente las enfermedades crónicas en el grupo de más alto riesgo, es decir, el de las personas que tienen 60 años o más. Esto implica la promoción de estilos de vida saludables: no fumar, alimentarse bien, mantenerse activo física, mental y socialmente a lo largo de la vida.
En abril de 2002, representantes de los gobiernos de 159 países se reunieron en Madrid, para la Segunda Asamblea Mundial de las Naciones Unidas sobre el Envejecimiento. Ahí adoptaron el Plan de Acción Internacional de Madrid sobre el Envejecimiento, que constituye un llamado a la acción para cambiar las actitudes políticas y prácticas relacionadas con el envejecimiento satisfactorio. El fomento de la salud y el bienestar en la vejez es una de las tres áreas prioritarias del plan. La OMS ha lanzado su Marco Político sobre el Envejecimiento Activo y señala que entre los factores determinantes de la buena salud en la vejez se encuentra el acceso de servicios de atención a la salud adaptados a las necesidades de los adultos mayores. La iniciativa de una Atención Primaria de alud Adaptada a los Mayores establece los principios generales para dar respuesta apropiada a los problemas de salud de las personas de edad.
“Garantizar una calidad de vida a personas longevas es un nuevo reto que seguirá cobrando importancia en el contexto de la cooperación internacional y en las agendas nacionales en la mayoría de los países durante la próxima década.”
En el plano individual, las personas que ya han cumplido 50 años, podrían llegar a cumplir 100, pero urge reflexionar sobre la calidad de vida que queremos tener en la vejez y tomar medidas encaminadas a proteger nuestra salud y bienestar en el futuro.
OBJETIVO
El objetivo con este estudio fue conocer como perciben los nonagenarios inscritos en nuestra área de trabajo su estado de salud.
DISEÑO
Estudio observacional descriptivo de corte transversal.
MATERIAL Y MÉTODOS
Nonagenarios inscritos en una área de salud rural de les Terres de l’Ebre, se excluyen pacientes institucionalizados, no residentes en el municipio y agónicos.
Muestra incluida en el estudio: 40 ancianos. Datos generales: 45% hombres, 55% mujeres, 80% viudos, 17,5% casados, 2,5% solteros, edad media 92,6 años.
Índice de Katz (anexo I)
Índice de Lawton y Brody (anexo II)
Escala Depresión geriátrica Yesavage (anexo III)
Escala Visual Analógica (EVA) (anexo IV)
Cuestionario de Salud EuroQol-5D (EQ-5) (anexo V)
RESULTADOS
En ese grupo de edad, predominan las mujeres ante los hombres en un 5%.
Cuatro pacientes no pudieron contestar al cuestionario probablemente debido al deterioro cognitivo que presentaban.
Movilidad:
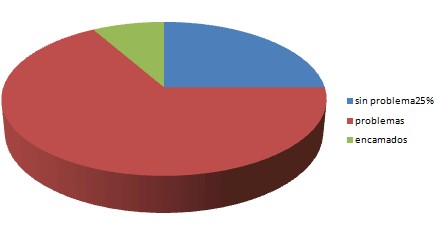
Respecto a la movilidad, no presentaban problemas un 25% de los ancianos estudiados, un 66,7% si manifestaban presentar algunas dificultades, y un 8,3% estaban encamados.
Cuidados personales:
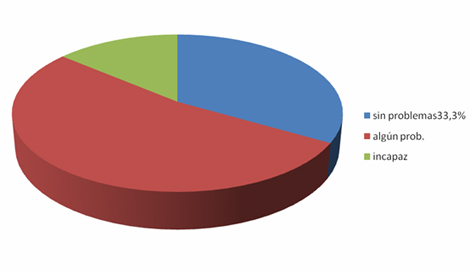
Un 33% no referían ningún tipo de problema, un 52,8% tenían algún problema y el 13,9% eran totalmente incapaces para realizar sus curas personales.
Actividades cotidianas:
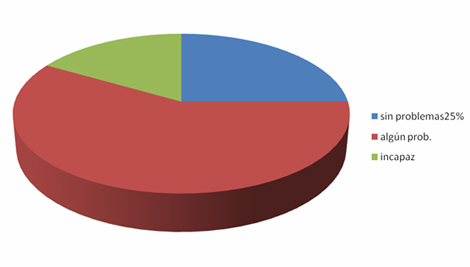
Sin problemas un 25%, algún problema un 58,3% e incapaces un 16,7%
Dolor y malestar:
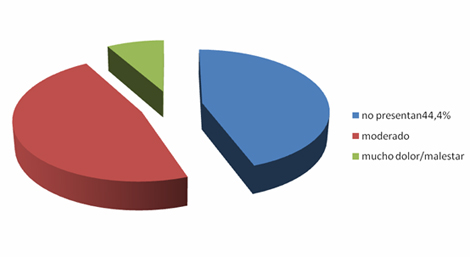
Refieren no presentar dolor ni malestar un 44,4%, dolor moderado un 47,2% y tener mucho dolor y malestar un 8,3%.
Ansiosos y deprimidos:
Refirieron estar muy ansiosos y deprimidos un 8,3%,
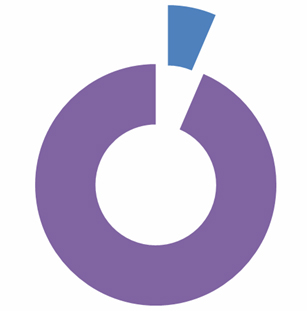
Estado de salud comparativo en los últimos 12 meses:
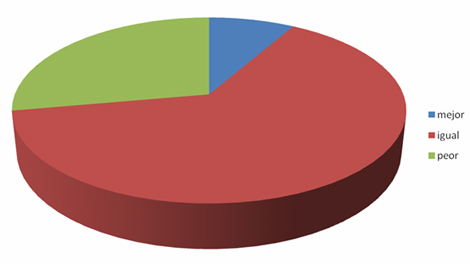
Según el estado comparativo en los últimos 12 meses, perciben mejoría el 8,3%, se encuentran igual el 63,9% y refieren estar peor el 27,8%.
CONCLUSIONES
La mayoría de pacientes según la percepción sobre el estado de su salud, consideran que tienen algún problema de movilidad para realizar sus cuidados personales y actividades cotidianas (66,7%), y a esos se les suma los pacientes encamados (8,3%).
Un 47,2% refieren dolor y malestar moderado, y un 8,3% refiere mucho dolor y malestar, coincidiendo esa misma cifra con los que manifiestan estar muy ansiosos y deprimidos (8,3%).
Más de la mitad de los pacientes en estudio consideran que su estado de salud se mantiene en el último año (63,9%) y solo una menor parte (27,8%) afirma que ha empeorado.
ANEXOS
Anexo I
Índice de Katz de independencia en las actividades de la vida diaria.
A. Independiente en alimentación, continencia, movilidad, uso del retrete, vestirse y bañarse.
B. Independiente para todas las funciones anteriores excepto una.
C. Independiente para todas excepto bañarse y otra función adicional.
D. Independiente para todas excepto bañarse, vestirse y otra función adicional.
E. Independiente para todas excepto bañarse, vestirse, uso del retrete y otra función adicional.
F. Independiente para todas excepto bañarse, vestirse, uso del retrete, movilidad y otra función adicional.
G. Dependiente en las seis funciones.
H. Dependiente en al menos dos funciones, pero no clasificable como C, D, E o F.
Independiente significa sin supervisión, dirección o ayuda personal activa, con las excepciones que se indican más abajo. Se basan en el estado actual y no en la capacidad de hacerlas. Se considera que un paciente que se niega a realizar una función no hace esa función, aunque se le considere capaz.
Bañarse (con esponja, ducha o bañera):
Independiente: necesita ayuda para lavarse una sola parte (como la espalda o una extremidad incapacitada) o se baña completamente sin ayuda.
Dependiente: necesita ayuda para lavarse más de una parte del cuerpo, para salir o entrar en la bañera, o no se lava solo.
Vestirse:
Independiente: coge la ropa solo, se la pone, se pone adornos y abrigos y usa cremalleras (se excluye el atarse los zapatos).
Dependiente: no se viste solo o permanece vestido parcialmente.
Usar el retrete:
Independiente: accede al retrete, entra y sale de él, se limpia los órganos excretores y se arregla la ropa (puede usar o no soportes mecánicos).
Dependiente: usa orinal o cuña o precisa ayuda para acceder al retrete y utilizarlo.
Movilidad:
Independiente: entra y sale de la cama y se sienta y levanta de la silla solo (puede usar o no soportes mecánicos).
Dependiente: precisa de ayuda para utilizar la cama y/o la silla; no realiza uno o más desplazamientos.
Continencia:
Independiente: control completo de micción y defecación.
Dependiente: incontinencia urinaria o fecal parcial o total.
Alimentación:
Independiente: lleva la comida desde el plato o su equivalente a la boca (se excluyen cortar la carne y untar la mantequilla o similar).
Dependiente: precisa ayuda para la acción de alimentarse, o necesita de alimentación enteral o parenteral.
El resultado se informa mediante la letra adecuada, por ejemplo: Índice de Katz: C.
(Anexo II)
Escala de actividades instrumentales de la vida diaria
Escala de Lawton y Brody
Aspecto a evaluar
Puntuación
Capacidad para usar el teléfono:
- Utiliza el teléfono por iniciativa propia
- Es capaz de marcar bien algunos números familiares
- Es capaz de contestar al teléfono, pero no de marcar
- No es capaz de usar el teléfono
Asignar:
1
1
1
0
Hacer compras:
- Realiza todas las compras necesarias independientemente
- Realiza independientemente pequeñas compras
- Necesita ir acompañado para hacer cualquier compra
- Totalmente incapaz de comprar
Asignar:
1
0
0
0
Preparación de la comida:
- Organiza, prepara y sirve las comidas por sí solo adecuadamente
- Prepara adecuadamente las comidas si se le proporcionan los ingredientes
- Prepara, calienta y sirve las comidas, pero no sigue una dieta adecuada
- Necesita que le preparen y sirvan las comidas
Asignar:
1
0
0
0
Cuidado de la casa:
- Mantiene la casa solo o con ayuda ocasional (para trabajos pesados)
- Realiza tareas ligeras, como lavar los platos o hacer las camas
- Realiza tareas ligeras, pero no puede mantener un adecuado nivel de limpieza
- Necesita ayuda en todas las labores de la casa
- No participa en ninguna labor de la casa
Asignar:
1
1
1
1
0
Lavado de la ropa:
- Lava por sí solo toda su ropa
- Lava por sí solo pequeñas prendas
- Todo el lavado de ropa debe ser realizado por otro
Asignar:
1
1
0
Uso de medios de transporte:
- Viaja solo en transporte público o conduce su propio coche
- Es capaz de coger un taxi, pero no usa otro medio de transporte
- Viaja en transporte público cuando va acompañado por otra persona
- Sólo utiliza el taxi o el automóvil con ayuda de otros
- No viaja
Asignar:
1
1
1
0
0
Responsabilidad respecto a su medicación:
- Es capaz de tomar su medicación a la hora y con la dosis correcta
- Toma su medicación si la dosis le es preparada previamente
- No es capaz de administrarse su medicación
Asignar:
1
0
0
Manejo de sus asuntos económicos:
- Se encarga de sus asuntos económicos por sí solo
- Realiza las compras de cada día, pero necesita ayuda en las grandes compras, bancos...
- Incapaz de manejar dinero
Asignar:
1
1
0
Puntuación total:
La información se obtendrá de un cuidador fidedigno. Se puntúa cada área conforme a la descripción que mejor se corresponda con el sujeto. Por tanto, cada área puntúa un máximo de 1 punto y un mínimo de 0 puntos. La máxima dependencia estaría marcada por la obtención de 0 puntos, mientras que una suma de 8 puntos expresaría una independencia total.
Esta escala es más útil en mujeres, ya que muchos varones nunca han realizado algunas de las actividades que se evalúan
Anexo III
Valoración global
Se asigna un punto por cada respuesta que coincida con la reflejada en la columna de la derecha, y la suma total se valora como sigue:
0-10: Normal.
11-14: Depresión (sensibilidad 84%; especificidad 95%).
>14: Depresión (sensibilidad 80%; especificidad 100%).
Anexo IV
Escala Visual Analógica (EVA)
Escala Visual Analógica (EVA)

Anexo V
CUESTIONARIO DE SALUD EUROQOL-5D (EQ-5D)
Marque con una cruz la respuesta de cada apartado que mejor describa su estado de salud en el día de hoy.
21. MOVILIDAD:
No tengo problemas para caminar. (1)
Tengo algunos problemas para caminar. (2)
Tengo que estar en la cama. (3)
22. CUIDADO PERSONAL:
No tengo problemas con el cuidado personal. (1)
Tengo algunos problemas para lavarme o vestirme. (2)
Soy incapaz de lavarme o vestirme. (3)
23. ACTIVIDADES COTIDIANAS: (p.ej. trabajar, estudiar, hacer las tareas domésticas, actividades familiares o durante el tiempo libre).
No tengo problemas para realizar mis actividades cotidianas. (1)
Tengo algunos problemas para realizar mis actividades cotidianas. (2)
Soy incapaz de realizar mis actividades cotidianas. (3)
24. DOLOR/ MALESTAR:
No tengo dolor ni malestar. (1)
Tengo moderado dolor o malestar. (2)
Tengo mucho dolor o malestar. (3)
25. ANSIEDAD/ DEPRESIÓN:
No estoy ansioso o deprimido. (1)
Estoy moderadamente ansioso o deprimido. (2)
Estoy muy ansioso o deprimido. (3)
26. Comparado con mi estado general de salud durante los últimos 12 meses, mi estado de salud hoy es:
Mejor. (1)
Igual. (2)
Peor. (3)
27. Para ayudar a la gente a describir lo bueno o malo que es su estado de salud, hemos dibujado una escala parecida a un termómetro en la cual se marca con un 100 el mejor estado de salud que se pueda imaginar y con un 0 el peor estado de salud que se pueda imaginar.
Nos gustaría que nos indicara en esta escala, en su opinión, lo bueno o lo malo que es su estado de salud en el día de hoy.
Por favor, dibuje una línea desde el casillero donde dice “Su estado de salud hoy” hasta el punto del termómetro que en su opinión indique lo bueno o lo malo que es su estado de salud en el día de hoy.
El mejor estado de salud imaginable el peor estado de salud imaginable SU ESTADO HOY
REFERENCIAS BIBLIOGRÁFICAS
1. Rev Panaman Salud Publica/Pan Am J Public Healt 17(5/6),2005
2. http: www.hipocampo.org/escalas.asp
3. http:www.entornomedico.org/ medicos/a-z /index. html.
4. http:www.cfnavarra.es/salud/anales/textos/vol22/suple1/suple5.html
5. Fernández Ballesteros, Rocío. Evaluación e Intervención Psicológica en la Vejez. Barcelona: s.n. 1992
6. Cartensen, Laura L. Gerontología Clínica: Intervención Psicológica y Social 1.990